来源:奇点网 发布时间:2018-12-21
癌症免疫治疗再次迎来重大突破!
著名华人科学家陈列平教授领导的团队发现,肿瘤能通过一条全新的通路抑制免疫系统,完成免疫逃逸。肿瘤偷偷踩住了免疫系统另一个刹车,而这种现象在多种癌症中都存在。
这个发现或许可以解释现有免疫疗法在很多患者中无法发挥作用的原因。更重要的是,对于肿瘤新型免疫逃脱机制的解析,将帮助我们攻克更多类型的癌症,使越来越多更多的患者受益!这项成果发表在国际顶级学术期刊《细胞》上[1]。

陈列平教授
在肿瘤免疫领域深耕数十年,陈教授深知免疫治疗还存在很多问题没有解决。
“只有25%-30%的肿瘤采用PD-1/PD-L1通路来抑制免疫反应,而其他肿瘤用了另外的分子通路或机理来逃脱免疫反应的攻击,对于这些机理我们知之甚少。”陈列平教授说道[2]。
而他的团队也正朝这个方向努力,寻找PD-1-PD-L1等通路之外的免疫逃逸机制。
陈教授将目光锁定在T细胞的一个免疫检查点受体——LAG-3(淋巴细胞活化基因3)上。这个LAG-3受体是免疫细胞的另一个“刹车”分子,它能抑制T细胞的增殖、活化和效应功能,维持体内的免疫稳态[3]。
但是,目前人们还不确定LAG-3的主要配体是什么,也就是说还不知道这个刹车是谁踩的。我们需要找到这个配体,因为它可能成为肿瘤的帮凶。
但是要找到这个潜在的帮凶可不容易。
工欲善其事,必先利其器。
陈列平团队开发出了一个基于基因组的受体筛选平台——GSRA[4],来寻找“帮凶”的踪迹。
这个GSRA技术的原理,是将人类的分泌蛋白加上一个跨膜结构域,使其能在细胞表面中表达,而所要寻找的配体也隐藏在其中。若配体能与带有抗体标签的LAG-3受体相互作用,就能通过抗体引起荧光变化,而这种变化能用激光扫描仪检测到。
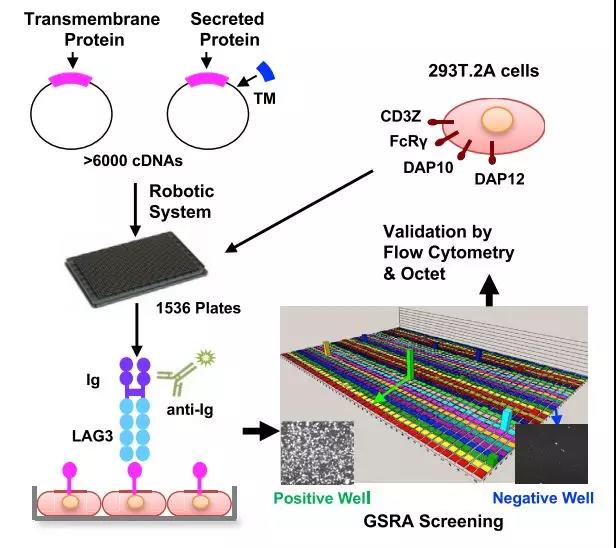
GSRA系统
通过这个技术平台,陈教授团队发现一个叫FGL1的蛋白与LAG-3受体结合很紧密。
随后,研究人员对这个FGL1蛋白的功能进行了检测。
当用FGL1蛋白去结合T细胞表面的LAG-3受体,确实发现T细胞的增殖受到了抑制,免疫活性也受到了影响。
不过,FGL1蛋白毕竟是机体自身表达的蛋白[5],它在机体内是有其作用的。
当科研人员将在小鼠中将FGL1基因敲除时,发现在这些小鼠在老年时发生了自发性皮炎,这是一种自身免疫疾病。这表明FGL1蛋白在机体中是发挥免疫调节作用的,维持老年的免疫稳态。
但是,FGL1蛋白的这种免疫抑制功能是否会被肿瘤利用呢?
在LAG-3或FGL1基因敲除的小鼠移植肿瘤后,发现肿瘤生长明显受到了抑制。这说明FGL1- LAG-3通路确实在肿瘤的发展中发挥了作用。
当用单抗抑制肿瘤小鼠的FGL1蛋白或LAG-3蛋白时,也能起到抑制肿瘤的效果。而将T细胞消除后,这种抑制就不存在了。
这进一步证明了肿瘤能通过FGL1蛋白激活T细胞的LAG-3受体,抑制T细胞,实现免疫逃逸。而这一过程是独立于已知的免疫逃逸机制(如PD-1-PD-L1等)的,这是一条全新的免疫逃逸机制。
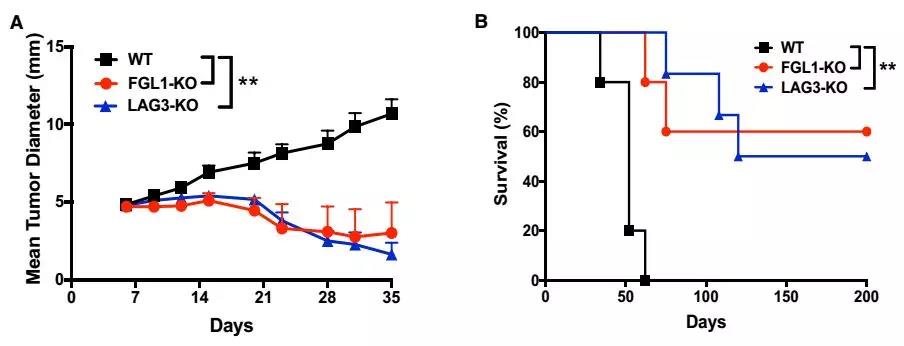
阻断FGL1- LAG-3通路可以抑制肿瘤
当然,以上实验都是在小鼠体内进行的,那在人体内是否也如此呢?
其实正常情况下,FGL1蛋白的表达是被局限于正常的肝脏和胰腺组织中。
但是当研究人员查询肿瘤相关的数据库时,却发现很多实体瘤中,包括肺癌、前列腺癌、黑素瘤、结肠直肠癌以及乳腺癌,都出现表达明显上调的现象,而在肺癌中的比例最高。
随后,他们也通过实验证实在很多人类肿瘤组织中,FGL1蛋白的表达确实是上调的,尤其是非小细胞肺癌。
既然FGL1- LAG-3免疫抑制通路是独立于PD-1-PD-L1通路的,这暗示在FGL1- LAG-3被激活的肿瘤中,仅仅抑制PD-1-PD-L1通路可能是不够的。
事实上,当研究者检测了接受PD-(L)1抑制剂治疗的患者(包括非小细胞肺癌和黑色素瘤)血清中FGL1蛋白的含量时, 发现FGL1蛋白水平高的患者治疗效果更差,生存期更短。这表明FGL1蛋白水平或许可以作为预测PD-(L)1抑制剂治疗效果的生物标志物。
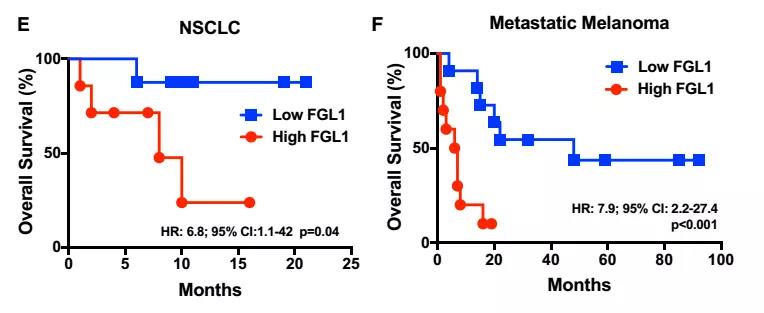 FGL1蛋白水平高的患者免疫治疗效果更差 FGL1蛋白水平高的患者免疫治疗效果更差
更重要的在于这可能预示着一种新的抗癌策略。将这两条通路同时抑制,或许可以弥补PD-(L)1抑制剂治疗效果不佳的缺陷。
在小鼠中的实验证明了这一点。
当研究人员将肿瘤小鼠的这两条通路同时抑制时,发现治疗效果要明显好于只抑制其中一条。联合治疗的小鼠生存期更长,肿瘤负荷更少。
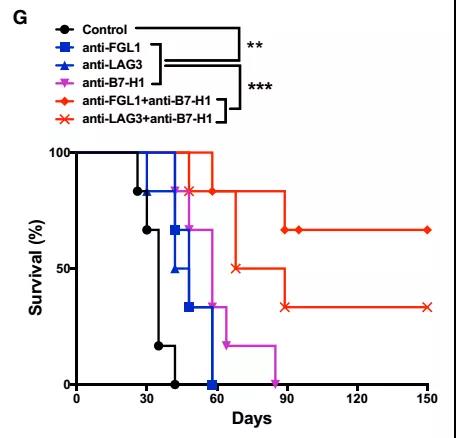
联合治疗的效果是最好的
当然,在人体中的效果还是要看最终临床试验的结果。但是从现有的证据看,潜力是非常大的,这也让我们充满期待。
陈列平教授在这个发现为免疫疗法补充一块重要的拼图,或许可以解决现在PD-(L)1抑制剂疗效不足的问题,使得免疫治疗更加完善,让更多的患者受益!
如有涉及知识产权,请与我司联系!
|